Wadenkrämpfe können sehr schmerzhaft sein und haben verschiedenste Ursachen, von denen viele harmlos und leicht behandelbar sind. Es gibt viele Hausmittel und Tipps zur Vorbeugung, sowie zur Linderung akuter Schmerzen infolge der Muskelkrämpfe. Die häufigste Art sind idiopathische Beinkrämpfe, bei denen keine Ursache bekannt ist. Mögliche Auslöser sind starke oder abnormale Belastung des betroffenen Muskels oder ein verminderter Blutzufluss. Mit zunehmendem Alter nimmt übrigens auch die Häufigkeit von Muskelkrämpfen zu, insbesondere in den Beinen. Sie treten oft plötzlich auf und können mit starken Schmerzen einhergehen, die jedoch nach einer akuten Phase (meist höchstens ein bis zwei Minuten) wieder deutlich nachlassen. Besonders häufig überraschen Wadenkrämpfe uns im Ruhezustand, vor allem nachts im Schlaf.
Eine weitere mögliche Ursache, von der viele Menschen schonmal gehört haben, ist eine Störung des Flüssigkeits- und Mineralstoffhaushalts, insbesondere der Magnesiummangel. Auch bestimmte Erkrankungen wie die periphere arterielle Verschlusskrankheit („Schaufensterkrankheit“), Schilddrüsen- und Hormonstörungen, die Zuckerkrankheit (Diabetes mellitus), Parkinson oder das Restless-Legs-Syndrom können Wadenkrämpfe auslösen. Ebenso können nächtliche Wadenkrämpfe Symptom einer beginnenden Varikose bzw. einer Venenwandschwäche (venöse Insuffizienz) und/oder eines Venenklappendefekts sein.
Deshalb ist es entscheidend, dass Sie Wadenkrämpfe, auch wenn sie in der Regel schnell wieder vorbei sind, ernst nehmen und ärztlich untersuchen lassen. Venentests und ein Termin bei einem Phlebologen können dabei helfen, Ursachen wie eine chronische venöse Insuffizienz auszuschließen.
Inhalt fachlich überprüft von: Medical Affairs
Inhaltsverzeichnis
1.
Ursachen für Wadenkrämpfe
Die Verkrampfung tritt in der Regel plötzlich und ohne Vorwarnung auf.2.
Zusammenhang zwischen Wadenkrämpfen und Krampfadern
Obwohl Krampfadern „Krampf“ im Namen tragen, werden diese nicht durch Wadenkrämpfe ausgelöst3.
Was tun gegen Wadenkrämpfe?
Meist helfen Massagen oder Dehnübungen, die Wadenkrämpfe schnell zu lindern4.
Hausmittel: kann man Wadenkrämpfen vorbeugen?
Wadenkrämpfe lassen sich meist durch eine leichte Anpassung der Lebensgewohnheiten vermeiden.5.
Wann mit Wadenkrämpfen zum Arzt?
Nur manchmal stecken ernsthafte Erkrankungen hinter KrämpfenVenostasin - Venenleiden - Wadenkraempfe
1.
Ursachen für Wadenkrämpfe
Die Verkrampfung tritt in der Regel plötzlich und ohne Vorwarnung auf.2.
Zusammenhang zwischen Wadenkrämpfen und Krampfadern
Obwohl Krampfadern „Krampf“ im Namen tragen, werden diese nicht durch Wadenkrämpfe ausgelöst3.
Was tun gegen Wadenkrämpfe?
Meist helfen Massagen oder Dehnübungen, die Wadenkrämpfe schnell zu lindern4.
Hausmittel: kann man Wadenkrämpfen vorbeugen?
Wadenkrämpfe lassen sich meist durch eine leichte Anpassung der Lebensgewohnheiten vermeiden.5.
Wann mit Wadenkrämpfen zum Arzt?
Nur manchmal stecken ernsthafte Erkrankungen hinter KrämpfenWadenkrämpfe in der Nacht: schnelle Hilfe bei Schmerzen im Ruhezustand
Eine Sofortmaßnahme bei nächtlichen Wadenkrämpfen ist, den Muskel zu massieren und vorsichtig zu dehnen. Die meisten Menschen reagieren schon instinktiv richtig. Sie dehnen die schmerzende Wadenmuskulatur, indem sie die Zehenspitzen im Liegen oder Sitzen in Richtung des Körpers strecken. Im Stehen kann man das betroffene Bein nach hinten strecken und die Ferse fest auf den Boden drücken.
Auch eine warme Dusche oder eine auf die betroffene Stelle gelegte Wärmflasche können hilfreich sein. Der Schmerz lässt dann größtenteils schnell wieder nach. Ab und zu bleibt noch für einige Stunden ein Spannungsgefühl zurück, ähnlich wie bei einem Muskelkater.
Trinken Sie außerdem ausreichend Wasser und meiden Sie Alkohol und Koffein, umso mehr vor dem Schlafengehen.
Bei starken Beschwerden kann eine medikamentöse Therapie sinnvoll sein, zum Beispiel mit Magnesium oder Chininsulfat. Es ist jedoch ratsam, bei hartnäckigen oder häufig wiederkehrenden Muskelkrämpfen einen Arzt aufzusuchen, bevor Sie sich nach einer Selbstdiagnose rezeptfreie Präparate aus einer Drogerie oder Apotheke holen.
Meist ist die Ursache jedoch harmlos. So können schon eine ungünstige Schlafposition oder eine Überanstrengung der Beinmuskulatur zu Krämpfen führen. Nur selten stecken ernsthafte Erkrankungen wie Nierenprobleme, neurologische Störungen oder Muskelerkrankungen dahinter. Regelmäßige Bewegung und Dehnung der Waden verschaffen dementsprechend oft schon Linderung und sind zugleich eine gute Präventionsmaßnahme.

Sofortmaßnahmen bei Wadenkrämpfen während dem Sport
- Dehnen: Strecken Sie das betroffene Bein und ziehen Sie die Zehen sanft zu sich heran. Dies hilft, die Wadenmuskulatur zu dehnen und den Krampf zu lösen.
- Massage: Massieren Sie die verkrampfte Muskulatur vorsichtig mit den Händen.
- Flüssigkeitszufuhr: Trinken Sie ausreichend Wasser oder isotonische Getränke, um den Elektrolythaushalt auszugleichen.
- Magnesium: Ein Magnesiummangel kann Krämpfe begünstigen. Überlegen Sie, ob eine Magnesiumsupplementierung sinnvoll ist, insbesondere nach intensiven Trainingseinheiten.
Sofortmaßnahmen bei Wadenkrämpfen im Schlaf
- Aktive Bewegung: Stehen Sie auf und laufen Sie ein paar Schritte. Dies kann helfen, den Krampf zu lösen.
- Wadenmassage: Massieren Sie die Wadenmuskulatur sanft, um die Durchblutung zu fördern und den Krampf zu lindern.
- Zehen strecken: Strecken Sie Ihre Beine im Liegen gerade aus und bewegen Sie die Fußspitze so weit Sie können in Richtung Kopf, sodass Zug in der Wadenmuskulatur entsteht. Es kann auch helfen, den Fuß abwechselnd in Richtung Kopf und dann wieder nach vorne zu strecken. Im Sitzen können Sie die Beine ebenfalls ausstrecken und die Zehen mit den Händen in Richtung Oberschenkel ziehen.
- Wärme: Eine warme Dusche oder ein warmes Tuch auf der betroffenen Stelle kann helfen, den Muskel zu entspannen.
- Magnesium: Überlegen Sie, ob die Einnahme von Magnesium vor dem Schlafengehen hilfreich sein könnte, um nächtlichen Wadenkrämpfen vorzubeugen.
Sofortmaßnahmen bei Wadenkrämpfen im Wasser
- Ruhe bewahren: Panik kann den Krampf verschlimmern. Versuchen Sie, ruhig zu bleiben und sich auf einen Punkt zu konzentrieren.
- Dehnen im Wasser: Strecken Sie das Bein aus und ziehen Sie die Zehen zu sich heran. Das Wasser bietet Widerstand und kann helfen, den Krampf zu lösen.
- An den Beckenrand schwimmen: Wenn möglich, schwimmen Sie zum Beckenrand und halten Sie sich fest, bis der Krampf nachlässt.
- Flüssigkeitszufuhr: Nach dem Schwimmen sollten Sie ausreichend trinken, um den Elektrolythaushalt wiederherzustellen.
Ursachen: Wie entstehen Wadenkrämpfe?
Wadenkrämpfe entstehen, indem sich die Wadenmuskulatur schmerzhaft zusammenzieht. Die Verkrampfung tritt in der Regel plötzlich und ohne Vorwarnung auf, häufig beim Sport oder auch nachts im Schlaf bzw. während einer Ruhephase.
Dass sich Muskeln anspannen (Kontraktion), ist ein völlig normaler Teil unseres Bewegungsapparats – solange sie sich anschließend auch wieder entspannen. Bei Wadenkrämpfen jedoch bleibt genau diese Entspannung zunächst aus. Die Muskulatur fühlt sich hart an und schmerzt.
Tatsächlich ist das Symptom recht häufig. Über 90 % aller Menschen haben bereits mindestens einmal im Leben einen Wadenkrampf gehabt, während die Häufigkeit ab 65 Jahren deutlich zunimmt. Je nach Studie leiden etwa jeder Dritte bis hin zur Hälfte aller Menschen über 65 regelmäßig an Wadenkrämpfen, also mindestens einmal pro Woche.
Wie genau Wadenkrämpfe entstehen, ist bis heute nicht wissenschaftlich geklärt. Jedoch gibt es eine Reihe an möglichen Auslösern für das Verkrampfen.
- Mängel im Flüssigkeits- und Elektrolythaushalt (insbesondere ein Magnesiummangel, z. B. durch sportliche Belastung oder in der Schwangerschaft)
- Krankhafter Magnesiummangel (Hypomagnesiämie)
- Muskelkrankheiten, verkürzte Muskeln oder Überbelastung der Muskeln
- Bewegungsmangel, der zu mangelnder Durchblutung und Nährstoffversorgung führt
- Hormonelle Störungen bzw. Schwankungen
- Überlastung der Muskeln am Tag
- Stoffwechselstörungen (wie eine Schilddrüsenunterfunktion oder Diabetes)
- Nervenkrankheiten (wie Parkinson, Multiple Sklerose oder amyotrophe Lateralsklerose)
- Unbequeme, gerade auch hohe Schuhe, da sie eine übermäßige Anspannung der Beinmuskulatur begünstigen
- Schwimmen in kaltem Wasser
- Sport bei heißen Temperaturen und zu geringer Flüssigkeitszufuhr
- Einseitige Belastung durch längeres Verharren in einer bestimmten Körperhaltung (z.B. langes Sitzen)
- Hohes Alter, da es oft mit einem reduzierten Durstgefühl und Bewegungsmangel einhergeht
- Neuaufnahme von Sport und körperliche Aktivität nach längeren Ruhepasen bzw. mit verkürzten Muskeln
- Medikamentöse Nebenwirkungen/Begleiterscheinungen (auch der Pille) oder Vergiftungen
- Durchblutungsstörungen und Venenerkrankungen (wie Krampfadern)
- Nierenschwäche (häufig treten zusätzlich Muskelzuckungen auf)
- Fehlstellungen an Fuß oder Bein, z.B. Senkfüße
Je nach Ursache unterteilt man Wadenkrämpfe in drei übergeordnete Kategorien:
- Idiopathische Wadenkrämpfe: Sie treten ohne erkennbare Ursache auf, meistens in der Nacht.
- Symptomatische Wadenkrämpfe: Sie sind Folge einer zugrundeliegenden Erkrankung, zum Beispiel einer Nierenschwäche, eines Diabetes oder einer neurologischen Störung.
- Paraphysiologische Krämpfe: Diese Form von Wadenkrämpfen ist oft die Folge von einer Störung des Elektrolythaushalts nach großer Belastung (meist infolge von starkem Schwitzen), oder sie treten in der Schwangerschaft auf. Auch eine Magen-Darm-Grippe oder starke Muskelanspannung beim Sport können zu paraphysiologischen Muskelkrämpfen führen.
Bewegungsmangel und Überanstrengung als Risikofaktoren
Es gibt oft zwei entgegengesetzte Gründe für „normale“ bzw. eher harmlose Wadenkrämpfe: Entweder belasten Personen mit Wadenschmerzen ihre Muskeln zu sehr oder zu wenig. Gelenkprobleme, die bestimmte Muskeln falsch belasten, können ebenfalls eine Ursache sein.
Wadenkrämpfe sind somit auch ein wichtiges Warnzeichen und Frühsymptom für ein eventuell beginnendes Venenleiden, falls sie bei Menschen auftreten, die eher unter Bewegungsmangel und Übergewicht als unter übermäßiger Beanspruchung der Beinmuskulatur leiden. Denn Venenschwäche und Wadenkrämpfe teilen sich die Risikofaktoren hohes Alter und Bewegungsmangel.
Auch Venenerkrankungen wie Krampfadern bzw. eine venöse Insuffizienz können ursächlich sein. Da die Beine in der Nacht „hochgelagert“ werden, reduziert sich der Druck, die im Gewebe befindliche Flüssigkeit, die sich infolge der Venenschwäche angestaut hat, wird wieder rückresorbiert und durch den plötzlichen Elektolytverschub kann es nachts zu Wadenkrämpfen kommen. Produkte wie Venostasin® retard können Wadenkrämpfe mithilfe von Inhaltsstoffen wie dem Rosskastaniensamen-Trockenextrakt lindern.
Personen, die viel Zeit sitzend verbringen, sei es am Arbeitsplatz oder vor dem Fernseher, spüren oft nachts die Auswirkungen der muskulären Unterbeanspruchung.
Einige stellen fest, dass ihre Bein- oder Fußmuskeln sich verkrampfen, nachdem sie längere Zeit in unbequemen Schuhen verbracht haben. Fußprobleme wie Senk- oder Spreizfüße können ebenfalls zu Krämpfen in den Füßen führen.
Mit zunehmendem Alter neigen Muskeln außerdem zur Verkürzung und der Körper baut Muskelgewebe ab, es sei denn, man hält sich regelmäßig aktiv. Viele Senioren trinken zudem nicht genug oder haben eine unausgewogene Ernährung, was den Elektrolythaushalt beeinflusst.
Doch ebenso erleben auch begeisterte Sportler oft Schmerzen in den Beinen, besonders wenn sie ihre Grenzen überschreiten und ihren Muskeln keine Erholung gönnen. Ein starker Flüssigkeitsverlust durch Schwitzen, kombiniert mit unzureichender Flüssigkeitsaufnahme, kann zu einem Mangel an wichtigen Mineralstoffen führen.
Nerven benötigen diese Mineralstoffe, um korrekte Signale an die Muskelzellen zu senden, sodass diese sich je nach Anforderung kontrahieren, dehnen oder entspannen können.
Auch die Muskeln selbst sind auf einen stabilen Mineralstoffhaushalt angewiesen. Eine bereits erschöpfte Muskulatur hat Schwierigkeiten mit der Feinabstimmung, besonders wenn Mineralstoffe wie Magnesium und Kalium fehlen.
Andererseits können diejenigen, die nach einer längeren Trainingsunterbrechung wieder beginnen, schnell spüren, wie ihre durch Inaktivität verkürzten Muskeln unkontrolliert verhärten, insbesondere wenn sie bestimmte Übungen ausführen.
Wadenkrämpfe durch Muskelerkrankungen
Wadenkrämpfe sind in der Regel ein häufiges und harmloses Symptom, das oft auf Überanstrengung oder Flüssigkeits- und Mineralstoffmangel zurückzuführen ist. Manchmal können jedoch ernsthafte Erkrankungen wie Myotonien oder stoffwechselbedingte Muskelkrankheiten dahinterstecken.
Myotonien, eine Gruppe von erblich bedingten Muskelerkrankungen, können dazu führen, dass sich ein Muskel nach einer willkürlichen Anspannung nur zögerlich wieder entspannt. Dies kann beispielsweise bemerkt werden, wenn jemand nach einem festen Händedruck die Hand nur langsam loslässt, oder die Augen nach dem Schließen nur zögerlich wieder öffnet. Die Ursache liegt in fehlerhaften Ionenkanälen der Muskelzellen, die Nervenreize nicht korrekt aufnehmen und weiterleiten.
Die Ionenkanäle der Muskelzellen nehmen hier Nervenreize nur fehlerhaft auf und übertragen sie auch nicht mehr richtig. Bei stoffwechselbedingten Muskelkrankheiten liegt ein Ungleichgewicht zwischen Sauerstoff- und Nährstoffzufuhr und Energieverbrauch im Muskel vor. Wadenkrämpfe können in diesem Zusammenhang auftreten, gehören jedoch nicht zu den vorherrschenden Symptomen. Eine genaue Diagnose durch einen Neurologen ist erforderlich, um die Ursachen zu ermitteln und eine angemessene Therapie zu bestimmen.
Es gibt verschiedene Formen von Myotonien, von denen einige erblich bedingt sind. Ein Beispiel ist die Myotonia congenita Thomsen, die bereits im Kindesalter Symptome zeigt, wie Schwierigkeiten beim Greifen oder Halten von Gegenständen. Trotz dieser Herausforderungen können viele Betroffene mit der richtigen Behandlung ein weitgehend normales Leben führen.
Metabolische Myopathien, also stoffwechselbedingte Muskelkrankheiten, können ebenfalls Wadenkrämpfe verursachen. Sie entstehen, wenn ein Ungleichgewicht zwischen der Zufuhr von Sauerstoff und Nährstoffen zu einem Muskel und seinem Energieverbrauch besteht. Solche Störungen können auf erblich bedingte Defekte zurückzuführen sein und beeinflussen nicht nur die Muskulatur, sondern auch innere Organe. Es ist wichtig, Überanstrengung zu vermeiden, da sie gefährliche Krankheitsschübe auslösen kann.
Wadenkrämpfe durch Nervenstörungen
Unser Körper ist ein Wunderwerk der Natur, in dem alles perfekt aufeinander abgestimmt ist. Über 100 Milliarden Nervenzellen, auch Neuronen genannt, sorgen dafür, dass alles reibungslos funktioniert. Das Nervensystem, das sich in das Zentralnervensystem (Gehirn und Rückenmark) und das periphere Nervensystem (das sich durch den gesamten Körper erstreckt) teilt, ist das Kommunikationsnetzwerk unseres Körpers. Es überträgt Informationen zwischen dem Gehirn und allen Körperbereichen. Zusätzlich gibt es das vegetative Nervensystem, das automatisch und unbewusst die Funktionen unserer inneren Organe steuert. Doch manchmal können Störungen in diesem fein abgestimmten System auftreten, die auch unsere Muskelaktivität beeinflussen. Diese Störungen können durch Schäden an den Nerven oder am Rückenmark verursacht werden.

Die amyotrophe Lateralsklerose (ALS) ist eine Motoneuronerkrankung, welche die Bewegungsnerven des Gehirns und Rückenmarks schädigt und langfristig Muskelschwäche, sowie Lähmungen verursacht. Sie ist in der Vergangenheit, trotz ihrer Seltenheit, durch die Ice-Bucket-Challenge ins Zentrum der Aufmerksamkeit gerückt.
Die Challenge sollte symbolisieren, wie es sich anfühlt, von ALS betroffen zu sein.
Die Krankheit zerstört die Nervenzellen, die für die Kontrolle der Muskulatur zuständig sind, was zu Muskelschwund, Lähmungen und im schlimmsten Fall zum Tod führt. Durch das Eiswasser sollte verdeutlicht werden, wie sich die Betroffenen fühlen, wenn ihre Nerven durch die Krankheit kalt und taub werden.
Als Erstsymptome fallen häufig nächtliche, schmerzhafte Wadenkrämpfe, Muskelzuckungen sowie wiederholt Krämpfe in Muskeln auf, die aktiv betätigt werden. Im weiteren Verlauf kommt es zu Beschwerden wie undeutlicher Sprache, Zuckungen und Lähmungen der Zunge, Schluckstörungen und Atemnot.
Die Diagnose erfolgt durch Symptome und weitere Untersuchungen wie Bluttests, Elektromyografie und Elektroneurografie. Eine Heilung der Krankheit ist bislang nicht möglich. Die Behandlung erfolgt in Spezialkliniken und umfasst erleichternde Maßnahmen wie Krankengymnastik, Ergotherapie und Atemhilfen sowie die Gabe von Riluzol zur Verzögerung des Krankheitsverlaufs.
Polyneuropathien
Polyneuropathien sind weitere Erkrankungen, bei der Schäden an den peripheren Nerven auftreten und Wadenkrämpfe sowie Muskelschwäche verursachen können. Es gibt hunderte mögliche Ursachen wie Diabetes, Alkoholmissbrauch oder Medikamente.
Die Symptome sind vielfältig und treten oft symmetrisch an den Füßen und Beinen auf. Mögliche Beschwerden sind Kribbeln, Brennen, Stechen, Überempfindlichkeit, Taubheits- oder Pelzigkeitsgefühle, Schmerzen, Muskelschwäche und Gangschwierigkeiten, je nachdem, welche Nerven genau betroffen sind.
Für die Diagnose der Polyneuropathie werden von neurologischer Seite Messungen zur Sicherung der Diagnose durchgeführt, bei der unter anderem Sensibilität und Muskelreflexe untersucht werden.
Bei einem Verdacht auf Polyneuropathie werden zur Sicherung der Diagnose weitere Untersuchungen durchgeführt, wie die Elektroneurographie und Elektromyographie. Wenn die Ursache unklar ist, können auch Blut- und Urinanalysen, eine Lumbalpunktion, genetische Untersuchungen, eine Biopsie oder eine Hautprobe durchgeführt werden. Außerdem können Röntgen-, Ultraschall- und MRT-Untersuchungen hilfreich sein.
Die Therapie besteht darin, den Auslöser der Krankheit zu behandeln, wenn möglich. Schmerzen und Missempfindungen lassen sich eventuell mit Medikamenten abschwächen. Eine Physiotherapie und andere alternative Therapien können ebenfalls hilfreich sein.
Dystonien
Dystonien sind Störungen der Muskelspannung und Bewegungsabläufe. In einzelnen Körperregionen ziehen sich einzelne Muskeln oder Muskelgruppen anfallsartig zusammen und der Muskeltonus bzw. die Anspannung erhöht sich. In der Folge entstehen unkontrollierte Bewegungen, etwa wird der Kopf abrupft nach in eine Richtung bewegt, oder es kommt zu Zuckungen im Gesicht und an den Augen. Auch die Arme, Füße und Beine sind oft betroffen. Ein gängiges Symptom, welches zusätzlich auftritt, ist Muskelzittern. Auch Muskelkrämpfe, wie eben die Wadenkrämpfe, sind häufig. Oft ist es möglich, mit gezielten willkürlichen Bewegungen gegenzusteuern und die Dystonie zu lindern. Das ist jedoch nur eine Akuthilfe und keine Behandlung der Ursache.
Dystonien können als eigenständige Nervenstörung auftreten oder sekundär im Rahmen anderer neurologischer Krankheiten.
Man unterteilt sie in folgende Arten:
Fokale Dystonien
Sie betreffen nur bestimmte Muskeln in einer Körperregion, wie zum Beispiel an den Händen, im Nacken oder im Gesicht. Sie können die Bewegungsfreiheit einschränken und das Ausführen alltäglicher Aktivitäten erschweren. Bekannte fokale Dystonien sind zum Beispiel Schreibkrämpfe.
Segmentale Dystonien
Mehrere, teils auch nicht benachbarte Körperbereiche, zum Beispiel Hals und eine Hand, sind betroffen.
Multifokale Dystonien
Hier sind komplette Muskelgruppen in nicht benachbarten Körperregionen betroffen, also zum Beispiel der rechte Oberschenkel und der linke Oberarm.
Hemidystonie
Diese Form betrifft nur eine Körperhälfte.
Generalisierte Dystonien
Sie betrifft den ganzen Körper, einschließlich des Rumpfes, der Arme und Beine.
Paroxysmale Dystonien
Es kommt zu Schüben bzw. akuten Anfällen von Dystonien, die sich auf einen Bereich des Körpers beschränken.
Medikamenteninduzierte Dystonien
Ihre Entstehung kann durch die Einnahme bestimmter Medikamente ausgelöst werden, wie z. B. Neuroleptika oder Antiemetika.
Zur Diagnose einer Dystonie kann der Neurologe neben einer körperlichen Untersuchung auch bildgebende Verfahren wie eine Magnetresonanztomografie oder eine Computertomografie sowie elektrophysiologische Untersuchungen wie Elektromyografie und Elektroneurografie einsetzen.
Es ist wichtig, Dystonien von psychisch bedingten Tics zu unterscheiden, da die Therapie unterschiedlich ausfällt. Tics sind plötzliche, schnelle, wiederholende und unwillkürliche Bewegungen oder Lautäußerungen, die oft von einem unangenehmen Gefühl begleitet werden. Sie treten oft in Stresssituationen auf und können durch Ablenkung oder bewusste Kontrolle beeinflusst werden. Im Gegensatz dazu sind Dystonien langsamere, anhaltende und oft schmerzhafte Bewegungen oder Verkrampfungen.
Neuromyotonie
Die seltene Neuromyotonie ist durch eine Übererregbarkeit von muskelanregenden Nerven gekennzeichnet und kann familiär-erblich oder erworben sein. Typische Symptome sind Steifigkeit der Muskulatur, Muskelwogen und Muskelkrämpfe sowie vermehrtes Schwitzen und anhaltende Muskelaktivität im Schlaf und in Narkose. Die Diagnose wird mittels Elektromyogramm gestellt, andere Krankheiten müssen ausgeschlossen werden. Eine spezielle Therapie ist nicht immer notwendig, aber eine Physiotherapie kann sinnvoll sein. Medikamente wie Carbamazepin, Phenytoin oder Lamotrigin können eine Muskelsteife günstig beeinflussen und Autoimmunkrankheiten lassen sich durch immununterdrückende Medikamente behandeln.
Crampussyndrom
Das Crampussyndrom oder Muskelkrampf-Muskelschmerz-und-Faszikulationen-Syndrom ist eine seltene Erkrankung, die hauptsächlich durch Muskelkrämpfe, Muskelschmerzen und Faszikulationen gekennzeichnet ist. Die Krankheit tritt normalerweise bei ansonsten gesunden Menschen auf und wird zu den Hyperexzitabilitätssyndromen der peripheren Nerven gezählt. Die Diagnose wird anhand von klinischen Merkmalen und einer gründlichen neurologischen Untersuchung gestellt, während die Behandlung in der Verwendung von Medikamenten wie Carbamazepin, Gabapentin, Lamotrigin oder Pregabalin und in der Dehnung und Massage während des Krampfanfalls besteht. Es gibt ein gehäuftes Vorkommen von Autoimmunerkrankungen, Erkrankungen des Vorderhorns und Stoffwechselstörungen bei Patienten mit Crampussyndrom.
Stiff-Person-Syndrom (früher Stiff-Man-Syndrom)
Das Stiff-Person-Syndrom (SPS) ist eine seltene Autoimmunerkrankung, die zu Muskelverhärtungen führt und oft Gangstörungen, Blockaden und Stürze verursacht. Weitere Symptome können erhöhte Empfindlichkeit gegenüber äußeren Reizen, vegetative Störungen und psychische Auffälligkeiten sein. Das SPS kann in jedem Alter auftreten und ist chronisch. Die Diagnose basiert auf der typischen Vorgeschichte, Untersuchungsbefunden und dem Nachweis von charakteristischen Antikörpern.
Die Diagnose basiert auf drei Säulen: der typischen Vorgeschichte, typischen Untersuchungsbefunden im EMG und dem Nachweis von charakteristischen Antikörpern.
Die Behandlung des SPS zielt auf eine Linderung der Symptome ab und kann gezielte Physiotherapie, muskelentspannende Medikamente wie Baclofen oder Tizanidin, sowie in ausgewählten Fällen das Botulinumtoxin umfassen. Wenn die symptomatische Therapie nicht ausreicht, können Medikamente eingesetzt werden, die das Immunsystem bremsen, wie Kortisonpräparate, Immunglobuline oder Immunsuppressiva.
Wirbelsäulenverengungen & Bandscheibenprobleme

Die Verschiebung der Bandscheibe kann die Nervenwurzel und den austretenden Nerv einklemmen und somit zu einer Radikulopathie führen. Auch entzündliche Prozesse oder degenerative Veränderungen am Wirbelkanal, zum Beispiel bei einer Spinalkanalstenose, können ursächlich für Wadenkrämpfe sein. Weitere Symptome einer Radikulopathie sind Rückenschmerzen, die bis in ein Bein und/oder einen Fuß ausstrahlen, begleitet von Kribbeln, Taubheitsgefühlen und manchmal Lähmungserscheinungen.
Dehydration & Mineralstoffmangel (Elektrolythaushalt)
Die Regulierung der Muskelfunktion im menschlichen Körper basiert auch auf Mineralstoffen wie Natrium, Kalium, Kalzium und Magnesium, die als Elektrolyte im Körperwasser gelöst sind. Elektrisch geladene Ionen leiten Nervensignale an die Muskelzellen weiter, damit sie sich nach Bedarf verkürzen oder in die Länge dehnen. Wenn wir zu wenig trinken und/oder stark schwitzen, kann ein Ungleichgewicht im Elektrolythaushalt entstehen, durch welches wichtige Salze verloren gehen. Ein Mangel an Mineralstoffen, insbesondere an Magnesium, führt dann mitunter zu Wadenkrämpfen.
Häufig sind Waden- oder Muskelkrämpfe somit eine Folge von Austrocknung, auch Dehydration genannt. Dies führt zu einem Ungleichgewicht der Mineralstoffe im Körper, welches Krämpfe verursachen kann.
Ursachen für eine Austrocknung können starker Durchfall, intensives Erbrechen und übermäßiges Schwitzen bei unzureichender Flüssigkeitsaufnahme sein. In einigen Fällen kann auch eine ernsthafte Krankheit wie Diabetes insipidus (eine Krankheit mit übermäßiger Urinausscheidung) oder Morbus Crohn, eine chronisch-entzündliche Darmerkrankung, dahinterstecken. Auch entwässernde Medikamente, Diuretika genannt, können zu einem erheblichen Flüssigkeitsverlust führen und Krämpfe, ob in den Beinen oder anderswo, verursachen.
Wenn Wadenkrämpfe oder andere Muskelkrämpfe zusammen mit weiteren Anzeichen eines Magnesiummangels (z.B. Verwirrung, Abgeschlagenheit, Kopfschmerzen oder kalte Füße) auftreten, spricht man vom Magnesiummangelsyndrom.
Risikofaktoren für einen Magnesiummangel sind vor allem eine unausgewogene Ernährung, Alkoholsucht, künstliche Ernährung, Essstörungen oder die übermäßige Verwendung von Abführmitteln.
Bei einer Nierenschwäche oder einem Nierenversagen kann der Wasser-Salz-Haushalt ebenfalls aus der Balance gebracht werden, weshalb Wadenkrämpfe und Muskelzuckungen typische Symptome im Spätstadium einer Niereninsuffizienz sind.
Auch Diabetes mellitus Typ 1 und Typ 2 können zu Wadenkrämpfen führen. Die chronische Stoffwechselerkrankung führt zu einer gestörten Flüssigkeits- und Elektrolytbilanz und einem Magnesiummangel, was zu Muskelkrämpfen und Schmerzen in den Beinen führen kann.
Nebenschilddrüsenunterfunktion und Schilddrüsenunterfunktion (Hypothyreose) können ebenfalls zu Wadenkrämpfen führen. Eine Unterfunktion der Nebenschilddrüsen kann durch Schilddrüsenoperationen, erblich bedingte oder autoimmunologisch ausgelöste Funktionsstörungen verursacht werden. Bei einer Schilddrüsenunterfunktion können gestörte Muskelreaktionen auftreten, die sich eher durch Muskelsteifigkeit, Muskelschwäche und Schmerzen äußern als durch Wadenkrämpfe.
Bei Verdacht auf eine Mineralstoffmangelsituation wie Hypomagnesiämie (Magnesiummangel) oder Hypokalziämie (Kalziummangel) können Blut- und Urinuntersuchungen durchgeführt werden. Durch eine ausgewogene Ernährung und gegebenenfalls die Einnahme von Mineralstoffpräparaten kann der Mangel ausgeglichen werden. Je nach Ursache sind eventuell weitere Untersuchungen nötig, um die eigentliche Ursache festzustellen und gezielt zu behandeln.
Nicht nur ein Magnesiummangel, sondern auch ein Defizit an Kalium oder Kalzium kann demzufolge zu Wadenkrämpfen führen.
Ein Kaliummangel kann durch starken Durchfall, die Einnahme bestimmter Arzneimittel, Magnesiummangel oder Nebennierenerkrankungen hervorgerufen werden. Ein Kalziummangel kann ebenfalls die Folge eines Mangel an Magnesium oder Vitamin D sein, aber auch durch Störungen der Nebenschilddrüse oder der Nieren und durch bestimmte Medikamente entstehen.
Entscheidend ist es jedoch, dass Sie die entsprechenden Begleitsymptome der möglichen Grunderkrankung kennen, bevor Sie hinter eigentlich harmlosen Wadenkrämpfen plötzlich eine Niereninsuffizienz oder Funktionsstörungen der Schilddrüse vermuten.
Wichtige Warnsignale
Entscheidend ist es jedoch, dass Sie die entsprechenden Begleitsymptome der möglichen Grunderkrankung kennen, bevor Sie hinter eigentlich harmlosen Wadenkrämpfen plötzlich vorschnell eine Niereninsuffizienz oder Funktionsstörungen der Schilddrüse vermuten.
Begleitsymptome bei Diabetes
Diabetes, sowohl Typ 1 als auch Typ 2, beeinflusst nicht nur unseren Stoffwechsel, sondern kann auch zu verschiedenen Funktionsstörungen führen. Oft sind die ersten Anzeichen der Erkrankung ein gestörter Flüssigkeits- und Elektrolythaushalt, der mitunter auch zu nächtlichen Wadenkrämpfen führen kann. Mit der Zeit können diese Krämpfe jedoch auf ernstere Probleme wie Nervenschädigungen (diabetische Neuropathie) oder Nierenprobleme hinweisen, die infolge des „Zuckers“ entstanden sind.
Begleitsymptome bei Nebenschilddrüsenunterfunktion (Hypoparathyreoidismus)
Unsere Nebenschilddrüsen produzieren das wichtige Parathormon. Manchmal, insbesondere nach Schilddrüsenoperationen, kann ihre Funktion jedoch ins Stocken geraten. Es gibt auch seltene Fälle, in denen genetische Faktoren oder bislang nicht vollständig erforschte und verstandene Prozesse, möglicherweise durch das Immunsystem verursacht, zu Störungen führen. Ein Mangel an Parathormon kann unseren Elektrolythaushalt durcheinanderbringen, wodurch der Kalziumspiegel sinkt und die Phosphatkonzentration steigt. Das Ergebnis? Unsere Muskeln können übererregt werden.
Die Symptome können ziemlich intensiv sein: Krämpfe, die sich bis in die Füße ausbreiten, und sogar Krampfanfälle, bei denen die Hände eine charakteristische Pfötchen-Stellung einnehmen. Ein prickelndes Gefühl in Händen und Füßen kann ebenfalls auftreten. Aber keine Sorge, mit den richtigen Tests und einer sorgfältigen Behandlung, die oft Kalzium- und Vitamin-D-Präparate beinhaltet, können diese Ungleichgewichte wieder in Balance gebracht werden.
Wadenkrämpfe sind nicht unbedingt ein Hauptmerkmal einer Schilddrüsenunterfunktion. Aber sie könnten im Zusammenhang mit Muskelreaktionen auftreten, die sich eher durch Steifheit und Schwäche zeigen. Es ist immer wichtig, auf die Signale unseres Körpers zu hören und die notwendige Hilfe in Anspruch zu nehmen.
Begleitsymptome bei Nebennierenrindenunterfunktion
Die sogenannten Rinden der Nebennieren produzieren Steroidhormone, die unseren Körper in vielerlei Hinsicht beeinflussen. Dazu gehört etwa das Mineralokortikoid Aldosteron, welches unter anderem den Blutdruck reguliert. Auch Androgene werden in der Nebennierenrinde gebildet. Dabei handelt es sich um männliche Sexualhormone bzw. die Vorstufe von Östrogen.
Liegt eine Funktionsstörung vor, kann es zu einem Mangel an Kortisol und zu Veränderungen in unserem Elektrolythaushalt und einem Kortisolmangel kommen. Darunter leiden vor allem der Kalium- und Natriumspiegel, weniger der Magnesiumhaushalt.
Es gibt zwei Hauptformen dieser Unterfunktion (Nebennierenrindeninsuffizienz). Die primäre Form, oft Morbus Addison genannt, kann durch verschiedene Faktoren verursacht werden, von Autoimmunprozessen bis hin zu Infektionen. Die sekundäre Form tritt auf, wenn die Unterfunktion der Nebennierenrinde aufgrund von Störungen in anderen hormonproduzierenden und hormonregulierenden Organen entsteht, insbesondere durch Störungen der Hirnanhangdrüse und des Hypothalamus. Auch die längere Behandlung mit Kortison kann zu einer sekundären Nebennierenrindeninsuffizienz führen.
Die Symptome können vielfältig sein, von charakteristischen Hautveränderungen (primär dunkle Flecken im Gesicht, in den Handinnenflächen oder am Nagelbett), bis hin zu Müdigkeit, Übelkeit, Gewichtsverlust und Bauchschmerzen.
Weitere Symptome sind Anzeichen einer Dehydration durch Wasser- und Salzverlust, zum Beispiel eine trockene und rissige Zunge, dunkler Urin, eingefallene Augen und Wangen, Schwindel, Herzrasen und niedriger Blutdruck. In der Folge kann es dann auch zu Muskelschwächen und Krämpfen kommen.
Eine besonders ernste Situation ist die Addison-Krise, die plötzliche und schwerwiegende Symptome wie einen rapiden Blutdruckabfall, stark Austrocknung, Fieber und Verwirrtheit verursachen kann.
Wieso treten Wadenkrämpfe oft in der Nacht auf?
Besonders lästig sind Wadenkrämpfe, wenn sie uns nachts plötzlich schmerzhaft aus dem Schlaf reißen. Doch wieso entstehen Wadenkrämpfe überhaupt oft in der Nacht, wo die Muskeln doch in Ruhe liegen?
Genau das ist der Grund: Während die Muskulatur tagsüber regelmäßig bewegt und dadurch automatisch gedehnt und auch mit Nährstoffen versorgt wird, kann nachts keine Dehnbewegung die nächtlichen Wadenkrämpfe verhindern. Besteht zudem eine Venenschwäche, gibt es einen weiteren Grund für Wadenkrämpfe in der Nacht. Da die Beine in der Nacht „hochgelagert“ werden, reduziert sich der Druck, die im Gewebe befindliche Flüssigkeit wird wieder rückresorbiert und durch den Elektolytverschub kommt es zu Krämpfen.
Es gibt auch die Hypothese, dass nächtliche Muskelkrämpfe von Motoneuronen ausgelöst werden könnten und in gewissen Fällen der Aspekt der Ermüdung (lokal oder zentral) eine entscheidende Rolle spielen könnte. Die genauen Ursachen von Muskelkrämpfen und der dabei entstehenden Schmerzen sind jedoch nicht vollständig erforscht.
Vorbeugend gegen nächtliche Wadenkrämpfe wirken eine ausreichende Flüssigkeitszufuhr, eine ausgewogene, magnesiumreiche Ernährung, leichte und regelmäßige Bewegung sowie Dehngymnastik. Medikamente mit diuretischer Wirkung können zum Verlust von Salzen aus dem Körper beitragen und dadurch Krämpfe begünstigen.
Wie hängen Wadenkrämpfe und Krampfadern zusammen?
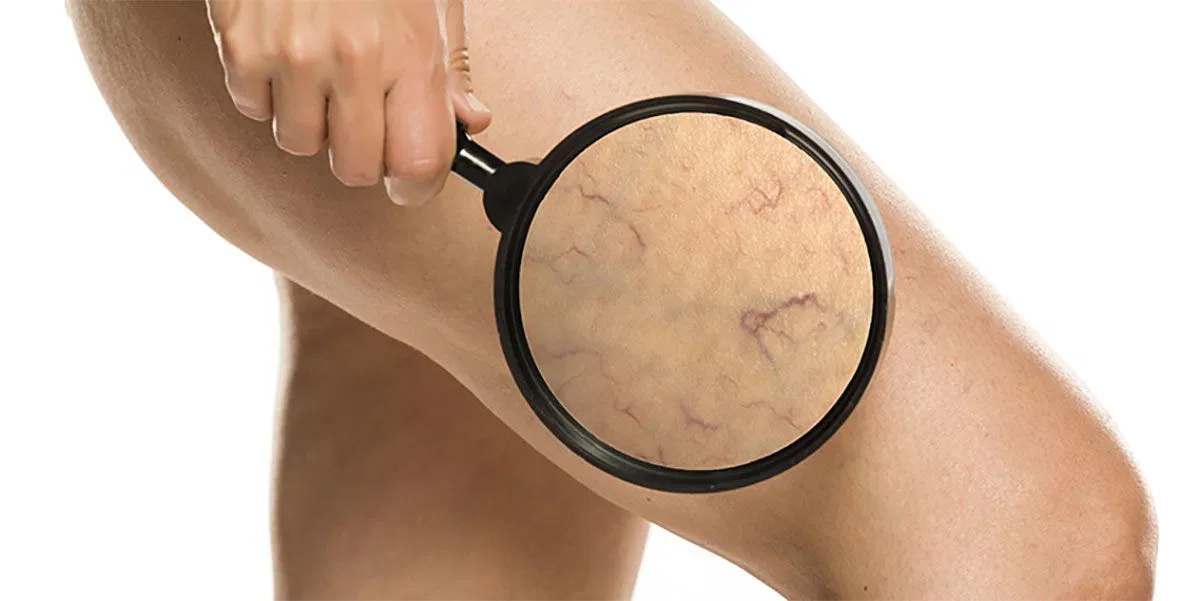
Obwohl Krampfadern „Krampf“ im Namen tragen, werden diese nicht durch Wadenkrämpfe ausgelöst. Stattdessen leitet sich der Name des Venenleidens vom altdeutschen „krimpfan“ (= krümmen) ab, da man bei Krampfadern die gekrümmten Venen bläulich durch die Haut schimmern sieht.
Und doch gibt es einen Zusammenhang zwischen Wadenkrämpfen und Krampfadern.
Es ist nämlich genau umgekehrt:
Nicht Wadenkrämpfe lösen Krampfadern aus, sondern Krampfadern können zu Wadenkrämpfen führen. Denn Krampfadern sind erweiterte, ausgesackte Venen und beeinträchtigen den Stoffwechsel in den Beinen. Neben Wasseransammlungen, Spannungsgefühlen und schweren Beinen kann es daher bei Krampfadern auch zu Muskelkrämpfen kommen. Da die Symptome von Krampfadern über den Tag tendenziell zunehmen, treten die Wadenkrämpfe hier oft nachts auf.
Zum Glück können Sie das mit Venostasin® retard vermeiden. Denn mit Venostasin® schützen Sie Ihre Venenwand und können so auch nächtliche Wadenkrämpfe lindern.
Unsere Lösung
Venostasin® gegen Venenleiden
Hausmittel: was kann man gegen Wadenkrämpfe tun?
Zwar sind Muskelkrämpfe sehr schmerzhaft und gerade im Fall nächtlicher Wadenkrämpfe auch äußerst lästig, sie dauern aber zum Glück meist nur wenige Minuten an. Größtenteils helfen Hausmittel wie Massagen, Kälte- oder Wärmewickel und Dehnübungen, die Wadenkrämpfe schnell zu lindern. Das gilt auch dann, wenn die Schmerzen muskelkaterähnlich für eine längere Zeit anhalten.
Zur Vorbeugung ist es wichtig, regelmäßig Sport zu treiben und Bewegungsmangel zu vermeiden. Vollkommen verhindern lassen sich Wadenkrämpfe jedoch nicht immer. Neun von zehn Menschen erleben sie mindestens einmal im Leben.
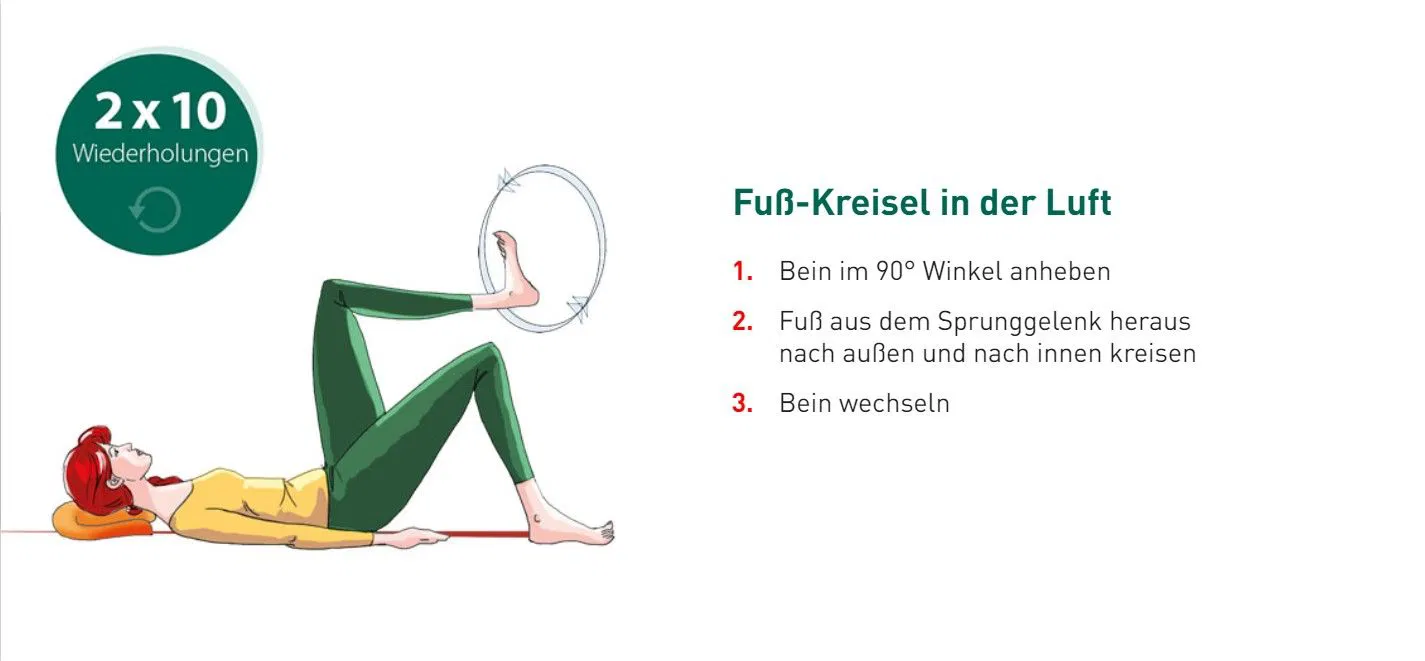
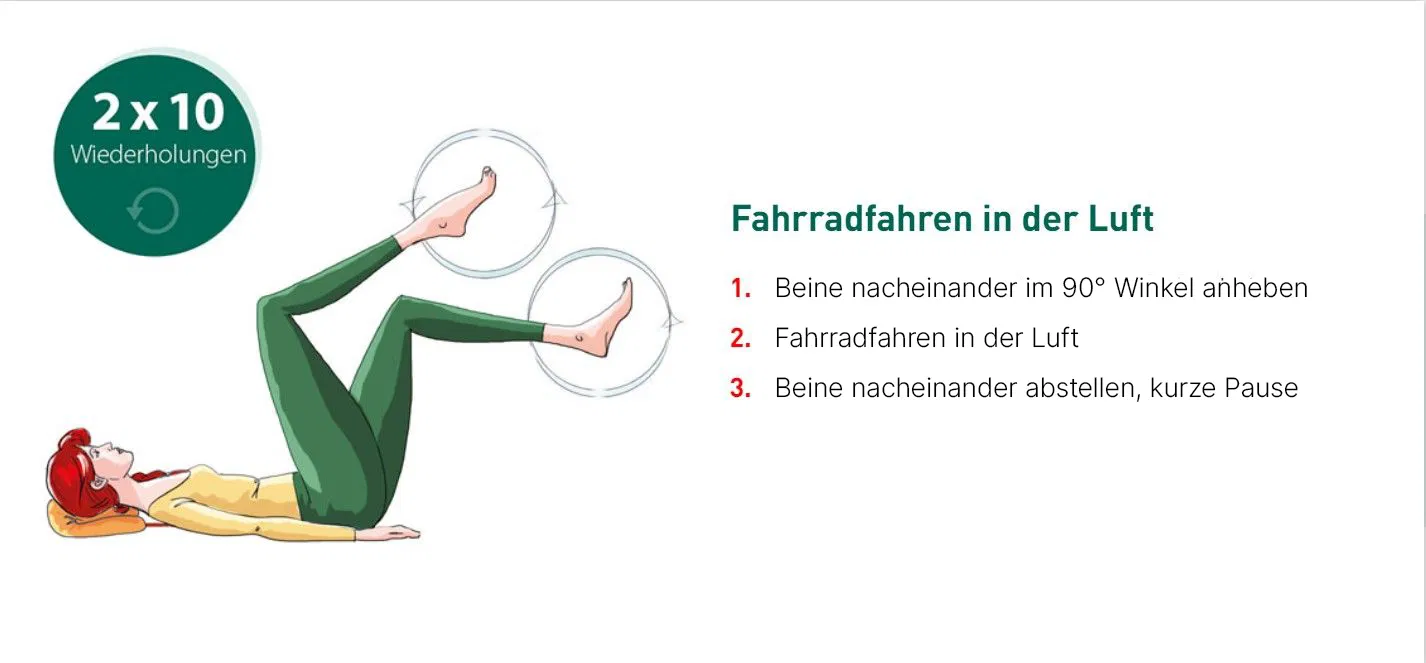
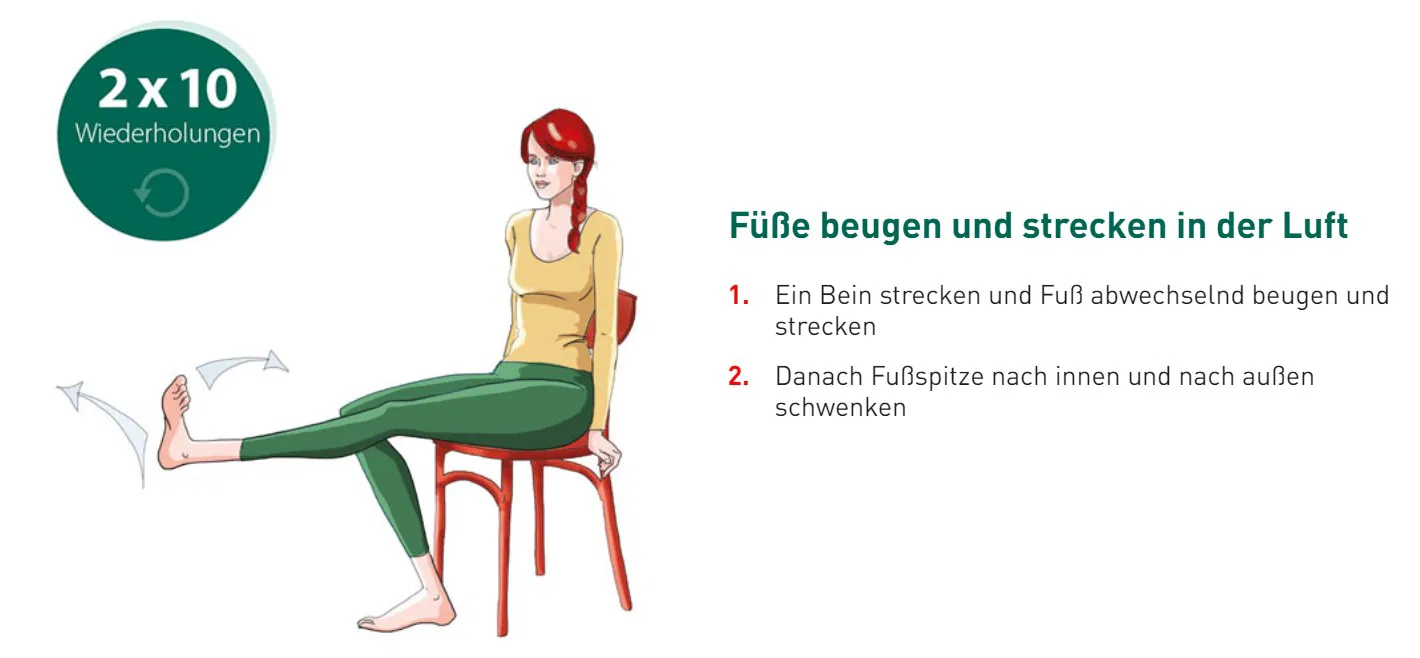
- Dehnen Sie die Wadenmuskulatur: Erste Hilfe gegen akute Wadenkrämpfe leistet das Dehnen der Unterschenkelmuskulatur. Ziehen Sie dazu die Zehen nach oben und stemmen Sie die Ferse kräftig in den Boden. Treten die Wadenkrämpfe nachts auf, können Sie die Ferse natürlich auch fest gegen Wand oder Bettende drücken. Sollte Ihnen dieses kontrollierte Dehnen selbst schwerfallen, bitten Sie einen Helfer, Ihre Fußspitze sanft zu Ihnen zu drücken und Ihre Wadenmuskulatur so zu dehnen.
- Massieren Sie den Wadenmuskel: Auch leichte Massagen helfen im Akutfall. Dadurch wird die Muskulatur gelockert und entspannt und die Durchblutung gefördert.
- Beim Sport: Trinken Sie ausreichend und legen Sie eine kurze Pause ein.
- Setzen Sie auf Wärme – oder Kälte: Zusätzliche Entspannung erreichen Sie oft durch Wärme in Form von Strümpfen beim Sport, warmen Wadenwickeln oder einem Fußbad. Andere Betroffene hingegen schwören auf kalte Auflagen. Auch Wechselduschen können entkrampfend wirken, da der Wechsel aus warm und kalt die Durchblutung anregt.
Idealerweise lassen Sie Wadenkrämpfe jedoch gar nicht erst entstehen. Denn selbst wenn Sie Ihre Wadenkrämpfe nachts schnell lindern können, ist die nächtliche Ruhephase oft entscheidend gestört. Auch beim Sport sind Wadenkrämpfe oft mehr als lästig – gerade in Wettkampfsituationen. Zudem können Krämpfe in den Beinen auch ernsthaft gefährlich werden: Hemmt Sie ein heftiger Wadenkrampf beim Schwimmen in Ihrer Bewegungsfähigkeit, kann das im Ernstfall Lebensgefahr bedeuten.
Kann man Wadenkrämpfen vorbeugen?

Sofern Sie nicht Symptom einer ernsten Erkrankung sind, lassen sich Wadenkrämpfe meist durch eine leichte Anpassung Ihrer Lebensgewohnheiten vermeiden:
Trinken Sie ausreichend
Achten Sie auf Ihren Elektrolythaushalt. Trinken Sie – gerade nach dem Sport oder bei großer Hitze – ausreichend isotonische Getränke, um die ausgeschwitzten Elektrolyte wieder „aufzufüllen“.
Achten Sie auf eine ausgewogene Ernährung
Das ist wichtig, um Ihren Körper mit allen wichtigen Mineralstoffen zu versorgen. Für die Muskulatur sind gerade Magnesium und Natrium essenziell. Reich an Magnesium sind z.B. Bananen, Nüsse und Hülsenfrüchte sowie Vollkornprodukte. Übrigens: Das bei Wadenkrämpfen viel empfohlene „Wundermittel Magnesiumtablette“ ist bei einer ausgewogenen Ernährung meist gar nicht nötig. Sollten Sie jedoch einen erhöhten Mineralstoffbedarf haben, zum Beispiel direkt nach dem Sport, auf Grund erhöhten Alters oder in der Schwangerschaft, können entsprechende Nahrungsergänzungen aber eine gute Lösung sein.
Regen Sie die Durchblutung an
Wechselduschen oder ein anregendes Kneipp-Fußbad fördern die Durchblutung in den Beinen und beugen so Muskelverkrampfungen vor.
Bringen Sie die Muskulatur in Schwung
Ist die Muskulatur zu wenig in Bewegung, kann auch dies Wadenkrämpfe verursachen. Ab der zweiten Lebenshälfte empfiehlt sich Krafttraining, um die Muskeln aktiv zu halten, um so Krämpfen vorzubeugen.
Wärmen Sie sich vor dem Sport gut auf
Verzichten Sie keinesfalls vor sportlicher Belastung auf ein ausreichendes Stretching. So verderben Ihnen Wadenkrämpfe nicht mehr den Spaß am Sport.
Wärmen Sie Ihre Waden
Gerade wenn Wadenkrämpfe nachts oder draußen beim Sport auftreten, kann Wärme helfen, diese zu vermeiden. Die richtigen Strümpfe oder eine nächtliche Wärmflasche bzw. ein erhitztes Körnerkissen entspannen die Muskulatur.
Vor dem Schlafengehen
Wadenkrämpfe treten oft während der Nacht auf. Zum Teil aufgrund großer Anstrengung, oder auch aufgrund von Bewegungsmangel während des Tages. Aber auch eine ungünstige Schlafposition kann zu nächtlichen Krämpfen führen. Ein warmes Bad oder das warme Abbrausen der Unterschenkel vor dem Schlafengehen können vorbeugend wirken, ebenso wie ein Kissen unter den Kniekehlen. Die dadurch entstehende leichte Beugestellung entlastet die Beinmuskulatur. Auch das einfache Dehnen der Beine vor dem Schlafengehen kann hilfreich sein. Schon wenige Minuten Stretching-Übungen vor dem Schlafengehen helfen gerade bei älteren Menschen, nächtlichen Wadenkrämpfen vorzubeugen. Schlafen Sie mit einer unten am Fußende eingeschlagenen Decke, lockern Sie diese. So haben die Füße mehr Bewegungsfreiheit und werden nicht im Schlaf überstreckt, was ebenfalls zu Krämpfen führen kann.
Während des Sports
Sportbegeisterte, die regelmäßig von Wadenkrämpfen ausgebremst werden, sollten ihr Training reflektieren. Es kann hilfreich sein, das Tempo zu reduzieren, Erholungspausen einzuplanen, die Intensität schrittweise zu erhöhen und gezielte Dehnübungen für die Waden zu integrieren.
Achten Sie besonders auf plötzliche Temperaturwechsel, insbesondere beim Schwimmen in kaltem Wasser. Diese können zu Wadenkrämpfen führen und riskante Situationen verursachen. Gewöhnen Sie Ihren Körper vorab behutsam an die Kälte, beispielsweise durch eine kurze Dusche oder ein Bad im flachen Wasser.
Ein Warm-up mit Gymnastik und Dehnübungen ist ideal, bevor Sie mit Ausdauersportarten wie Schwimmen oder Joggen beginnen.
Achten Sie darauf, ob Sie während des Trainings stark schwitzen, und passen Sie Ihre Flüssigkeitszufuhr entsprechend an. Es ist wichtig, den während des Sports verlorenen Flüssigkeits- und Mineralstoffhaushalt auszugleichen.
Planen Sie, pro Trainingsstunde mindestens einen Liter zu trinken. Beginnen Sie mit einem Teil davon vor dem Training und trinken Sie dann alle 15 bis 20 Minuten etwa 125 bis 250 ml. Nach dem Training sollten Sie weiterhin hydratisiert bleiben, besonders an warmen Tagen.
Nach Ruhepausen langsam starten
Wenn man nach einer Operation bettlägerig war, oder eine lange Sportpause hinter sich hat, sollte man unbedingt langsam mit dem Aufbau der Muskelkraft beginnen. Insbesondere ab 35 Jahren, oder bei bestehenden Muskel- und/oder Gelenkproblemen sollten Sie unbedingt einen Arzt konsultieren, bevor Sie wieder mit dem Sport beginnen.
Wählen Sie bequeme Schuhe
Zu hoch, zu eng, zu unbequem – auch das falsche Schuhwerk kann Wadenkrämpfe auslösen. Achten Sie daher darauf, dass Ihre Schuhe gut sitzen und gleichen Sie gegebenenfalls orthopädische Fehlstellungen wie einen Senkfuß durch Einlagen aus.
Unterstützen Sie Ihre Beine durch Venostasin® retard
Sollten Ihre Wadenkrämpfe (meist nachts) durch Krampfadern ausgelöst werden, da diese die Mineralstoffversorgung in Ihren Beinen beeinträchtigen, kann Venostasin® retard helfen, Wadenkrämpfen vorzubeugen.
Wann mit Wadenkrämpfen zum Arzt?
Nur manchmal stecken ernsthafte Erkrankungen hinter Krämpfen. Dehnungsübungen und gezieltes Training können helfen, um Krämpfen vorzubeugen oder sie zu behandeln. Gehen Sie jedoch zum Arzt, wenn die Krämpfe häufig auftreten, sehr schmerzhaft sind und länger als ein paar Sekunden anhalten. Der Arzt kann Muskelkrämpfe abklären und behandeln. Untersuchungen wie die Elektromyografie (EMG) und die Elektroneurografie (ENG) können durchgeführt werden, um eine Störung auf der Muskel- oder Nervenebene festzustellen.
Suchen Sie Ihren Hausarzt auf, wenn die Wadenkrämpfe:
- Chronisch auftreten (und dadurch auch Ihre Nachtruhe stören oder Sie im Alltag einschränken)
- In Kombination mit weiteren Symptomen wie Taubheit, Kribbeln, Lähmungserscheinungen, Rückenschmerzen oder Schwellungen auftreten.
- Durch Dehnen und/oder sanftes Massieren nicht vergehen und über mehrere Minuten anhalten
- Durch bestimmte Bewegungen ausgelöst werden
Erste Zeichen von Venenleiden müssen nicht hingenommen werden.
Häufige Symptome einer Venenschwäche
Wer überprüft unsere Inhalte?
Medical Affairs
Um sicherzustellen, dass alle Inhalte auf unserer Website dem wissenschaftlichen Konsens und den Qualitätsanforderungen an medizinische Inhalte entsprechen, durchläuft jeder Text die medizinische Prüfung der Abteilung Medical Affairs. Dies sind die Gesichter dahinter.